|
Медико-биологический
информационный портал
|
|
для специалистов |
|
ТОМ 4, СТ. 34 (сc. 42) // Февраль, 2003 г.
ДЕФЕКТЫ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ НЕЙРОХИРУРГИЧЕСКИМ БОЛЬНЫМ О.Е.Амелехина, В.С.Можаев, В.Л.Попов, В.В.Рубина Ленинградская область, Санкт-Петербург
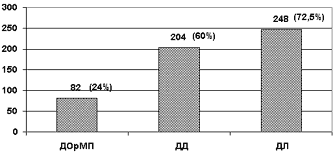
Проведен анализ дефектов оказания медицинской помощи по материалам 410 рецензий "Карт стационарного больного" 32 стационаров Ленинградской области за 2000 год. Всего изучено 410 рецензий. 58%пострадавших были госпитализированы с ЗЧМТ, 14,6% - ОЧМТ, 12,6% - с сочетанной травмой головы и других частей тела, 5,6% - с сосудистыми заболеваниями головного мозга. Дефекты оказания медицинской помощи выявлены в 83,2%, из них: дефекты организации (ДОрМП) в 24%, диагностики (ДД) - 60%, лечения (ДЛ) - 72,5% (диаграмма 1).
Диаграмма 1. Структура дефектов оказания медицинской помощи (абс./%).
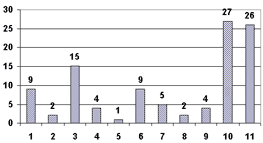
Среди ДОрМП лишь в 2 случаях отмечались дефекты оказания медицинской помощи на догоспитальном этапе, связанные с небрежным заполнением талона скорой помощи. Остальные ДОрМП наблюдались на госпитальном этапе, их было 80. В 1 наблюдении выявлено нарушение преемственности в лечении, в 4 случаях - нарушение показаний к транспортировке (неоправданный перевод тяжелого больного в другой стационар). Наибольшее число (79 случаев) ДОрМП были связаны с дефектами ведения медицинской документации. Структура и распределение этих ошибок представлены на диаграмме 2.
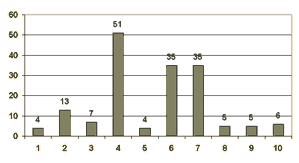
Диаграмма 2. Распределение и структура ошибок ведения медицинской документации (абс.): 1 - неразборчивый почерк; 2 - небрежное оформление титульного листа; 3 - неинформативность дневниковых записей; 4 - небрежное ведение листов назначений; 5 - неинформативность записей обходов; 6 - дефекты записей результатов лабораторных и инструментальных исследований; 7 - неинформативность этапных эрпикризов; 8 - дефекты записей анестезиолога; 9 - дефекты предоперационного эпикриза; 10 - дефекты описания оперативного вмешательства; 11 - дефекты посмертного эпикриза.
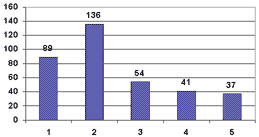
Как видно из диаграммы 2, наиболее часто встречаются дефекты описания оперативного вмешательства, что является достаточно грубой ошибкой, так как это значительно затрудняет оценку объема и качества проводимой хирургической операции. Часто встречающиеся дефекты посмертных эпикризов заключаются в том, что клиницисты не достаточно полно анализируют трудные случаи. Что касается дефектов записей результатов лабораторных и инструментальных исследований, то они касаются в основном рентгенологических исследований. Дефекты диагностики (ДД) включали в себя: позднюю диагностику в 36 случаях и неправильную формулировку (построение) диагноза в 38 наблюдениях. Например, вместо "Закрытая черепно-мозговая травма..." - "Открытая.." и наоборот, а также указание только черепно-мозговой травмы при наличии сочетанной. Одним из наиболее серьезных дефектов явилось нераспознавание основного заболевания или повреждения, приведшего к смерти. В 13 случаях это была ЗЧМТ, в 10 - заболевания сосудов головного мозга, в 1 - ОЧМТ. Среди недиагностированных осложнений в 33 случаях - субдуральные гематомы, в том числе, повторные; в 32 - субарахноидальные кровоизлияния, в 11 - внутримозговые гематомы; в 9 - внутрижелудочковые кровоизлияния. Переломы костей черепа не диагностированы в 11 случаях. Из осложнений 16 наблюдениях не был диагностирован менингит, в 7 из которых он явился причиной смерти. В 21 случае не распознана пневмония, в 6 из которых привела к смерти. Шок не диагностирован в 3 случаях сочетанной травмы. В 15 наблюдениях не распознаны переломы ребер, в 3 - травма живота. Дефекты лечения включали в себя: дефекты назначения и проведения хирургических операций, дефекты назначения люмбальной пункции, гемотрансфузий, антибиотикотерапии, инфузионной терапии, а также позднее лечение. Распределение дефектов лечения представлено на диаграмме 3, из которой видно, что самыми частыми являются дефекты проведения хирургического вмешательства, в основном это недостаточная декомпрессия головного мозга. У 16 пациентов имел место недостаточный гемостаз во время операции, что приводило к возникновению повторных субдуральных гематом. Позднее лечение в 89 наблюдениях также касается проведения хирургических операций. Обращают на себя внимание дефекты назначения такой важной процедуры как люмбальная пункция (54). Дефекты назначения и проведения антибиотикотерапии встречались у 41 пострадавших чаще всего они касались неполноценного применения антибактериальных препаратов, недостаточной инфузионной терапии (37). В 5 случаях установлены дефекты назначения наркотических препаратов (их назначение при ЧМТ).
Диаграмма 3. Распределение дефектов лечения: 1 - позднее лечение; 2 - дефекты проведения хирургического вмешательства; 3 - дефекты назначения люмбальной пункции; 4 - дефекты назначения и проведения антибиотикотерапии, 5 - дефекты назначения и проведения инфузионной терапии.
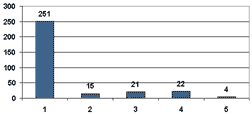
При изучении причин дефектов оказания медицинской помощи они были разделены на объективные и субъективные. Учитывая, что нейрохирургические больные - в основном тяжелые, выделялась группа пострадавших, у которых тяжесть состояния влияла на исход заболевания. Также учитывались атипичность течения заболевания, позднее обращение за медицинской помощью, отсутствие условий диагностики и алкоголизация пострадавших (диаграмма 4). Дефекты лечения в основном были связаны с дефектами диагностики, поэтому среди субъективных причин представлены в основном возможные причины дефектов диагностики, структура и распределение которых показаны на диаграмме 5.
Диаграмма 4. Распределение объективных причин дефектов оказания медицинской помощи (абс.): 1 - тяжесть состояния больного; 2 - атипичное течение заболевания; 3 - позднее обращение за медицинской помощью; 4 - отсутствие условий диагностики; 5 - алкоголизация больного.
Диаграмма 5. Структура и распределение субъективных причин дефектов диагностики (абс.): 1 - невнимательное отношение к больному; 2 - недостаточная квалификация врачей; 3 - неполноценный объективный осмотр; 4 - неправильная оценка клинических данных; 5 - отсутствие лабораторных исследований в динамике; 6 - недостаточное инструментальное исследование; 7 - отсутствие необходимых консультаций; 8 - дефекты проведения инструментальных исследований; 9 - позднее инструментальное и лабораторное обследование; 10 - позднее проведение консультаций.
При изучении возможной связи ДОМП с определенной патологией выяснилось, что при ЗЧМТ допущенные ДЛ в 2 раза превышали ДД. При этом необходимо учитывать, что ДД часто влекут за собой и ДЛ. При ОЧМТ дефекты лечения также превышали дефекты диагностики в 2 раза, при сочетанной травме ДЛ и ДД были в равных соотношениях, а при сосудистой патологии головного мозга ДД несколько превышали ДЛ. Подводя итоги, можно сказать, что при нейрохирургической патологии ДЛ и ДД встречаются довольно часто. Учитывая особенности этой патологии, а именно, тяжесть состояния больных и трудности диагностики, следует обратить внимание на причины дефектов диагностики (неправильную оценку клинических данных, а также проведение инструментальных исследований и необходимых консультаций). Несомненно, уменьшение ДД повлечет и уменьшение ДЛ, среди которых на первый план выступают дефекты назначения и проведения хирургических вмешательств, люмбальных пункций, антибиотикотерапии и инфузионной терапии.
Альманах судебной медицины N 2 (2001), стр. |
||||||||||||||
 Свидетельство о регистрации сетевого электронного научного издания N 077 от 29.11.2006 Свидетельство о регистрации сетевого электронного научного издания N 077 от 29.11.2006
Свидетельство о регистрации сетевого электронного научного издания Медлайн.Ру - N 227 от 20 октября 2008 года.
Выдано ФГУП "Информрегистр" Журнал основан 16 ноября 2000г.
Выдано Министерством РФ по делам печати, телерадиовещания и средств массовых коммуникаций
(c) Перепечатка материалов сайта Medline.Ru возможна только с письменного разрешения редакции
|
|
| Размещение рекламы | |
|
| |

 Articles
Articles